TIPP
De afgelopen jaren heeft het ministerie van VWS de focus gelegd op patiëntveiligheid in de gezondheidszorg. Echter, de huidige landelijke projecten waren, met uitzondering van de richtlijn medicatieoverdracht, primair sectorgebonden, met als gevolg dat het leren van incidenten en andere initiatieven op het gebied van patiëntveiligheid vooral binnen de grenzen van die sector plaatsvond.
Op het terrein tussen de ziekenhuiszorg en de huisartsenzorg, waar frequente zorgoverdracht plaatsvindt met een vermoedelijk intrinsiek verhoogd risico op fouten, zijn nog nauwelijks instrumenten ontwikkeld om de patiëntveiligheid te verbeteren.
Voorbeelden uitklapper, klik om te openen
Een huisarts start Bumetanide i.v.m. lichte overvulling bij een patiënt bekend met hartfalen. Deze patiënt heeft al furosemide via de cardioloog. Pas 4 maanden later ontdekt hartfalen verpleegkundige dat de patiënt dubbele medicatie heeft. Patiënt is fors in gewicht afgevallen en dehydratie dreigt.
- Een 67-jarige patiënte met terminale colonkanker wordt vanuit het ziekenhuis naar huis ontslagen om thuis te overlijden. Patiënte wordt op vrijdagmiddag ontslagen. Diezelfde middag wordt de eigen huisarts gebeld door echtgenoot, dat zijn vrouw erg veel pijn heeft en vraagt wat hij moet doen. Er is geen ontslagbrief vanuit het ziekenhuis meegestuurd, tevens is er geen informatie over de pijnmedicatie die mevrouw in de afgelopen week tijdens opname gekregen heeft. De eigen huisarts regelt uiteindelijk die avond adequate pijnstilling en patiënte komt een dag later te overlijden.
- Een patiënt met pas gediagnostiseerd uitbehandeld levercarcinoom komt bij de huisarts met veel vragen. De huisarts weet van niets.
- Een patiënt wordt verwezen. De verwijsbrief is niet compleet of bevat juist alle SOEP-regels van het laatste jaar.
- Een patiënt wordt verwezen i.v.m. maagklachten. Eerdere diagnostiek en behandeling in een ander ziekenhuis m.b.t. deze klacht wordt niet vermeld (verkapte 2nd opinion).
- Een patiënt heeft een in het ziekenhuis bij toeval ontdekt AAA, welke niet is gecommuniceerd naar de huisarts. Hij krijgt last van rugpijn. De patiënt overlijdt op de HAP doordat de dienstdonde (toevallig de eigen) huisarts zijn geruptureerde aneurysma niet herkent
Dit zijn enkele voorbeelden van transmurale incidenten waarvan de range van de consequenties liggen tussen geen en overlijden. Helaas kennen huisartsen en artsen in het ziekenhuis elkaars werkomgeving en processen niet goed en worden dit soort incidenten nauwelijks gecommuniceerd. Dit kan tot onveilige situaties leiden voor de patiënt.
Waarom dit onderzoek? uitklapper, klik om te openen
Nadat Veilig Incident Melden met succes in de eerste en tweede lijn is geïntroduceerd, is het een logische vervolgstap om de incidenten die optreden tussen de lijnen onder de loep te nemen, zodat waar nodig verbetermaatregelen geïmplementeerd kunnen worden.
Definitie van een transmuraal incident
Elke onbedoelde gebeurtenis, die zich afspeelt in de overgang van de eerste naar tweede lijn of vice versa, en geleid heeft, had kunnen leiden of nog zalleiden tot schade voor de patiënt. Hierbij horen zowel onveilige situaties, near misses (geen schade) als adverse events (tijdelijke mentale of fysieke schade tot overlijden).
Het doel van het Transmuraal Incidenten Preventie Programma (TIPP) is het ontwikkelen, onderbouwen en evalueren van een programma waarmee de transmurale veiligheid in de zorg bevorderd wordt. Het ontwikkelen van een gezamenlijke visie op transmurale veiligheid en het verbeteren van de communicatie over en het gezamenlijk leren van transmurale incidenten is onderdeel van het programma. Daarnaast onderzoekt TIPP mogelijke cultuurverschillen tussen de huisartsenpraktijk en het ziekenhuis en houdt rekening met deze verschillen. De rol van de patiënt, die als enige betrokken is bij alle zorgmomenten in het transmurale traject, zal in dit onderzoeksproject bijzondere aandacht krijgen.
Doelen uitklapper, klik om te openen
Het doel van het onderzoeksproject is het opzetten en evalueren van een Transmuraal Incident Preventie Programma (TIPP) gericht op het verbeteren van de transmurale patiëntveiligheid in de zorg door het verminderen van transmurale incidenten.
In het kort uitklapper, klik om te openen
Het onderzoek bestaat uit drie fases: een analyse-, een ontwerp en een evaluatiefase.
In de analysefase vindt vooronderzoek plaats waarin zowel kwalitatief onderzoek naar ‘best practices’ en de heersende veiligheidscultuur/context plaats als literatuur onderzoek en kwantitatiefonderzoek naar aard, frequentie van voorkomen en ernst van transmurale incidenten.
Op basis van de analysefase en een expertronde gaan we in de ontwerpfaseverder met het ontwerp en inrichting van de TIPP. Dit betreft het ontwerpen van meetinstrumenten en de TIPP interventie.
Met dit ontwerp wordt vervolgens in de onderzoeksetting geëxperimenteerd (de experimentele fase). Om de effecten van de interventies te meten, vindt er een voor- en een nameting plaats door middel van een dossierstudie en vragenlijsten. Tijdens de interventie worden ook meldweken gehouden. Deze worden gebruikt als meting en gebruikt in de interventie.
Centrale onderzoeksvragen
1. Wat is de frequentie, aard, oorzaak, gevolg en context van transmurale zorgincidenten?
2. Wat is op basis hiervan de optimale structuur en inhoud van een Transmuraal Incident Preventie Programma (TIPP)?
3. Wat is de effectiviteit van een dergelijke TIPP-interventie bij invoering in de praktijk?
4. Wat is bij TIPP een mogelijke rol van de patiënt?
5. Wat is zijn de kosten en opbrengsten van TIPP?
6. Hoe ervaren de gebruikers TIPP?
Setting uitklapper, klik om te openen
Het bestuderen van de TIPP interventie vindt plaats in regio Hardenberg en regio Utrecht.
In Hardenberg doen de Saxenburgh Groep en de regionale huisartsen mee.
In Utrecht nemen twee zorgketens van het UMC Utrecht en het Diakonessenhuis deel samen met de huisartsen van de Huisartsen Utrecht Stad en van de Bilt.
De zorgketens betreffen: de Cardiologie en de MDL (Maag-Darm- en Leverziekten) van zowel het UMC Utrecht als het Diakonessenhuis.
Interventie uitklapper, klik om te openen
De interventie om de transmurale patiëntveiligheid te verbeteren krijgt vorm in samenspraak met de onderzoeksetting en vindt in ieder geval op drie terreinen plaats:
- Zorgproces
- Transmurale patiëntveiligheidscultuur bij de professionals
- Patientempowerment
Samen met zorgverleners en patiënten bepalen we de specifieke invulling van de interventie per studieregio. Dit leidt tot algemene en/ of specifieke verbeterprojecten.
De volgende verbeterprojecten zijn gestart bij een of meerdere participanten:
1) Transmuraal incidentmelden: het afgelopen jaar zijn er drie incidentmeldweken geweest namens het TIPP onderzoek. Hierin wordt extra aandacht geschonken aan het melden van transmurale incidenten. Bovendien is er per participerende organisatie een transmurale incidentmeldcommissie (TIM) gevormd om het transmuraal incident melden continue mogelijk te maken en te behouden, ook na het afsluiten van het TIPP onderzoek. Tevens wordt er zo gezorgd voor tijdige terugkoppeling van de meldingen naar de melders, nadat het incident is geanalyseerd door de commissie.
2) De transmurale patiëntveiligheidskaart: Deze kaart is in de lijn van bestaande patiëntveiligheidskaarten ontwikkeld samen met de patiëntfederatie NPCF. Klik op de afbeelding voor een grotere versie.
3) Gezamenlijke bijeenkomst: deze is georganiseerd in 2015 voor zorgverleners uit de huisartsenpraktijk en het ziekenhuis over transmurale patiëntveiligheid, zowel in Utrecht als Hardenberg. Op deze succesvolle en goedbezochte bijeenkomsten hebben zorgverleners samen in een workshop nagedacht over transmurale patiëntveiligheid n.a.v. recente incidenten. Hierbij was het doel inzicht te krijgen in elkaars processen wanneer een patiënt van de eerste naar de tweede lijn gaat.
4) Medisch groepsconsult: Op een van onze onderzoeksafdelingen Cardiologie worden transmurale medisch groepsconsulten gehouden met meerdere patiënten en partners, huisarts én specialist om te zorgen voor een goede transmurale overdracht van patiënt bij de terugverwijzing van de patiënt van polikliniek naar huisarts.
Patiënten uitklapper, klik om te openen
Transmurale Patientveiligheid, Wat Is Dat Eigenlijk?
Wat betekent patiëntveiligheid?
Patiëntveiligheid is het (nagenoeg) ontbreken van (de kans op) aan de patiënt toegebrachte schade (lichamelijk of psychisch) die is ontstaan door het niet volgens de professionele standaard handelen van hulpverleners en/of door tekortkoming van het zorgsysteem.
Dit betekent dat u veilig moet zijn in als u zorg krijgt. Iedereen in de zorg doet zijn best u zo goed mogelijk te behandelen, maar soms gaat dit mis. U kunt dit zelf merken en de zorg kan zelfs schade veroorzaken, zowel lichamelijke als psychische schade.
De afgelopen jaren is er in Nederland veel aandacht voor patiëntveiligheid. Ziekenhuizen en huisartsen hebben veel gedaan om de zorg beter en veiliger te maken. Dit richtte zich vooral op verbeteringen binnen de huisartsenpraktijk of het ziekenhuis. Het TIPP onderzoek richt zich op de zorg tussen de verschillende zorginstellingen: de “transmurale zorg”.
Wat is transmurale zorg?
Met transmurale zorg bedoelen we de overdracht tussen zorgverleners van verschillende organisaties. Denk hierbij aan bijvoorbeeld de overdracht tussen specialist en huisarts, maar ook van de eigen apotheek naar de apotheek van het ziekenhuis. Het TIPP onderzoek richt zich op de zorg tussen huisarts en ziekenhuis: verwijzing naar het ziekenhuis, ontslag na ziekenhuisopname of polikliniek behandeling of gelijktijdige zorg (als u zowel op de polikliniek gezien wordt en bij de huisarts komt in dezelfde periode).
Voorbeelden van wat er hier mis kan gaan is:
- De huisarts krijgt geen informatie vanuit het ziekenhuis als de specialist bepaalde medicijnen heeft gestopt of als er een ziekte is vastgesteld.
- De huisarts is niet op de hoogte van uw ziekenhuis opname of van wat er allemaal gevonden en gedaan is.
- De specialist wordt door de huisarts niet op de hoogte gesteld van uw medische voorgeschiedenis of de behandelingen die hij al heeft geprobeerd.
Wat houdt het TIPP onderzoek in?
TIPP! is een onderzoek dat zich richt op het terrein ‘tussen’ de zorgverleners, een soort ‘niemandsland’. Wij willen voorkomen dat het hier mis gaat. Dat doen we samen met uw zorgverleners en natuurlijk ook met u! Het doel van dit onderzoek is om de “transmurale zorg” veiliger te maken. We willen voorkomen dat er iets mis gaat. Het onderzoek heet het “Transmuraal Incident Preventie Programma” (TIPP).
Eerst hebben we bekeken wat er allemaal mis gaat, hoe erg dit is (wat is de schade aan u, de patiënt) en hoe vaak gaat het mis? Op basis van deze informatie ontwikkelen we verbeterplannen om deze zorg veiliger te maken. Vervolgens zullen we deze plannen gaan testen in de praktijk: heeft het effect?
Als het TIPP programma de transmurale zorg blijkt te verbeteren, willen we dit in heel Nederland invoeren.
Wat merkt u van de TIPP interventie (verbeterplannen)?
Op dit moment lopen er meerdere verbeterplannen.
a) Als een van de verbeterplannen hebben wij samen met de patiëntenfederatie NPCF een patiëntveiligheidskaart ontwikkeld genaamd: “Samen met uw huisarts en ziekenhuis werken aan een veilige zorg”. Hierop staan zes thema’s die volgens ons belangrijk zijn als u bij zowel het ziekenhuis als de huisarts komt:
- Let op: uw behandelaar heef misschien niet alle informatie
- Geef alle medicijnen die u gebruikt door aan uw huisarts en ziekenhuis
- Neem iemand mee naar de afspraak
- Weet bij wie u terecht kunt bij vragen en problemen
- Maak duidelijk als u iets niet begrijpt of als iets niet loopt zoals u verwacht
- Weet welke vervolgafspraken er zijn
Klik hier voor de volledige patiëntveiligheidskaart
b) In het Diakonessenhuis Utrecht loopt een proef bij patiënten van de Cardiologie die terug worden verwezen vanaf de polikliniek naar de huisarts. Deze patiënten krijgen in een gezamenlijk groepsgesprek met cardioloog en huisarts informatie over hoe de behandeling verder door gaat bij de huisarts en krijgt de kans om vragen te stellen.
c) Verder zijn er verbeterplannen waarvan u niet direct iets merkt, maar hopelijk wel op de lange termijn: uw zorgverleners krijgen de mogelijkheid te melden als er iets mis is gegaan. Zo kan dit besproken worden met de zorgverleners aan de andere kant en kan hiervan geleerd worden (Transmuraal incidentmelden). Ook zijn verschillende zorgverleners uit de huisartsenpraktijk en het ziekenhuis samen gekomen in een workshop om te leren van incidenten (dingen die mis zijn gegaan) die recent gebeurd zijn. Ook ontwikkelen we onderwijs voor artsen in opleiding tot specialist om al vroeg in de loopbaan te leren over de zorg tussen huisarts en ziekenhuis.
Wat is uw rol als patiënt in het TIPP onderzoek?
De rol van u als patiënt krijgt in dit onderzoeksproject bijzondere aandacht. U bent tenslotte de enige die bij alle zorgmomenten de gehele reis tussen de huisarts en specialist aanwezig is en dus alles meemaakt. In deze studie willen we daarom graag ontdekken wat u als patiënt vindt van de ‘transmurale’ patiëntveiligheid. En wat zou u er zelf aan kunnen doen? Wat voor rol heeft u in dit ‘niemandsland’ en wat zou u kunnen doen? Ook willen wij dat u de dingen die mis zijn gegaan aan ons laten weten. Dit doen we door u in een vragenlijst te vragen hoe u de zorg ervaren heeft. Vanaf augustus zal deze weer worden afgenomen op de poliklinieken van onze onderzoeks afdelingen.
Zorgverleners uitklapper, klik om te openen
Wat houdt TIPP in voor mij als professional?
Wat heeft er reeds plaatsgevonden?
Begin 2014 zijn in beide onderzoeksettingen (Utrecht en Hardenberg) de projectgroepen gestart. Hierin zitten huisartsen, medisch specialisten, verpleegkundig specialisten en patiënten samen met een onderzoeker van het Julius Centrum (UMC Utrecht). Samen hebben zij vorm gegeven aan de interventie, die voor de specifieke setting van belang is.
In de eerste fase van het TIPP onderzoek (de analysefase) hebben wij aan de hand van de volgende onderdelen de interventie vormgegeven: (1) input van de bovengenoemde projectgroepen, (2) beschikbare literatuur, (3) interviews en focusgroepen met patiënt en zorgverleners. In de ontwerpfase hebben we deze informatie gebruikt om samen met de projectgroep de interventie verder in te vullen. In het najaar van 2014 heeft vervolgens een voormeting plaatsgevonden, om de situatie voorafgaand aan de interventie te evalueren. Deze bestond uit een vragenlijst over patiëntveiligheidscultuur bij de zorgverleners, een vragenlijst voor patiënten over ervaringen in de transmurale zorg en een incidentmeldweek.
Wat gebeurt er nu?
Op dit moment wordt de interventie uitgerold (de interventiefase):
1) Transmuraal incidentmelden: het afgelopen jaar zijn er drie incidentmeldweken geweest namens het TIPP onderzoek. Hierin wordt extra aandacht geschonken aan het melden van transmurale incidenten. Bovendien is er per participerende organisatie een transmurale incidentmeldcommissie (TIM) gevormd om het transmuraal incident melden continue mogelijk te maken en te behouden, ook na het afsluiten van het TIPP onderzoek. Tevens wordt er zo gezorgd voor tijdige terugkoppeling van de meldingen naar de melders, nadat het incident is geanalyseerd door de commissie.
2) De transmurale patiëntveiligheidskaart: Deze kaart is in de lijn van bestaande patiëntveiligheidskaarten ontwikkeld samen met de patiëntfederatie NPCF
3) Gezamenlijke bijeenkomst: deze is georganiseerd in 2015 voor zorgverleners uit de huisartsenpraktijk en het ziekenhuis over transmurale patiëntveiligheid, zowel in Utrecht als Hardenberg. Op deze succesvolle en goedbezochte bijeenkomsten hebben zorgverleners samen in een workshop nagedacht over transmurale patiëntveiligheid n.a.v. recente incidenten. Hierbij was het doel inzicht te krijgen in elkaars processen wanneer een patiënt van de eerste naar de tweede lijn gaat.
4) Medisch groepsconsult: Op een van onze onderzoeksafdelingen Cardiologie worden transmurale medisch groepsconsulten gehouden met meerdere patiënten en partners, huisarts én specialist om te zorgen voor een goede transmurale overdracht van patiënt bij de terugverwijzing van de patiënt van polikliniek naar huisarts.
Wat betekent TIPP op langere termijn?
Na het uitrollen van deze interventie zal in de tweede helft van 2016 de nameting plaatsvinden. Deze zal bestaan uit:
1) Dossierstudie: bij onze primaire meting zullen wij het aantal transmurale incidenten tellen in geanonimiseerde, gekoppelde dossiers van huisartsen en ziekenhuis. Deze incidenten zullen tevens geclassificeerd worden naar type, oorzaak, ernst en vermijdbaarheid.
2) Transmurale patiëntveiligheidscultuur: Alle zorgverleners van de participerende huisartspraktijken en onderzoeksafdelingen van de ziekenhuizen worden gevraagd een korte vragenlijst in te vullen.
3) Patiënten perceptie: op de poliklinieken van de onderzoeksafdelingen zullen patiënten m.b.v. een vragenlijst gevraagd worden naar hun ervaringen met de transmurale zorg in het afgelopen half jaar.
4) Transmurale incidenmeldweek: zorgverleners en patiënten worden een week lang gevraagd alle incidenten te melden die ze in deze week hebben meegemaakt.
5) User en proces evaluatie: Zorgverleners en patiënten zullen gevraagd worden naar hun ervaringen met het TIPP
Voor het TIPP onderzoek wordt u gevraagd enkele inspanningen te leveren. Soms geldt dit voor iedereen op de afdeling en soms voor enkelen van u. Het kan gaan om het invullen van een vragenlijst, het melden van incidenten, het meedenken in een focusgroep, een interview of het motiveren van patiënten om mee te doen aan dit onderzoek.
Publicaties uitklapper, klik om te openen
Melding maken van incidenten bij transmurale zorg
SCOOP UMC Utrecht (november 2014)
Extra aandacht voor veiligheid in de zorg: landelijke patiëntveiligheidsweek
De Stentor, 19 november 2015
Artikelen vanuit TIPP
Improving transitional patient safety: research protocol of the Transitional Incident Prevention Programme.
Marije van Melle, Dorien Zwart, Antoinette de Bont, Ineke Mol, Henk van Stel, Niek de Wit. Safety in Health 2015, 1:13 (14 September 2015)
A pilot study on identification of incidents in healthcare transitions and concordance between medical records and patient interview data.
M.A. van Melle, D.C.A. Erkelens, H.F. van Stel, N.J. de Wit, D.L.M. Zwart. BMJ Open 2016.
In-hospital prescription changes and documentation in the medical records of the primary care provider: results from a medical record review study.
Poldervaart JM, van Melle MA, Willemse S, de Wit NJ, Zwart DLM. BMC Health Serv Res. 2017 Nov 29;17(1):792.
Validation of a questionnaire measuring transitional patient safety climate indicated differences in transitional patient safety climate between primary and secondary care.
van Melle MA, van Stel HF, Poldervaart JM, de Wit NJ, Zwart DLM.rimary and secondary care.J Clin Epidemiol. 2017 Sep 22.
TIPP op congres
(oral) WONCA 2015, Istanbul, Turkije. L.J. Reijnders, M.A. v. Melle, A.A. de Bont, N.J. de Wit, D.L.M. Zwart
Caring for patient safety between general practice and hospital.
(oral) WONCA 2015, Istanbul, Turkije. M.A. Van Melle, L.J. Reijnders, H.F. Van Stel, N.J. De Wit, D.L.M. Zwart
Measuring transitional patient safety culture between general practice and hospital.
(oral) NHG Wetenschapsdag 2016, Amsterdam, the Nederlands. L.J. Reijnders, D.C.E Erkelens, M.M. Van Melle, J Poldervaart, N.J. De Wit, D.L.M Zwart.Transmurale patiëntveiligheid in Nederland: de TIPP (Transmuraal Incident Preventie Programma)-studie.
(oral) NHG Wetenschapsdag 2016, Amsterdam, the Nederlands. M.A. van Melle, H.F. van Stel, J.M. Poldervaart, N.J. de Wit, D.L.M. Zwart.Transmurale patiëntveiligheid vanuit het perspectief van de patient: de Transitional Risk and Incidents Questionnaire (TRIQ).
(oral) WONCA 2016, Copenhagen, Denmark. L.J. Reijnders, D.C.E Erkelens, M.A. van Melle, J.M. Poldervaart, N.J. de Wit, D.L.M. Zwart. Transitional patient safety in The Netherlands: the TIPP study.
(oral) WONCA 2016, Copenhagen, Denmark.L.J. Reijnders, A.A. de Bont, J.M. Poldervaart, N.J. de Wit, D.L.M. Zwart. Transitional patient safety in The Netherlands: a qualitative study on patient participation.
(oral) WONCA 2016, Copenhagen, Denmark. L.J. Reijnders (NL), J.M. Poldervaart, N.J. de Wit, D.L.M. Zwart.Transitional patient safety: characteristics of transitional incidents, solutions and challenges.
(oral) WONCA 2016, Copenhagen, Denmark. J.M. Poldervaart (NL), M.A. van Melle, K. Murphy, N.J. de Wit, D.L.M. Zwart. Characteristics of transitional incidents between hospital and general practice: a survey study.
(oral) WONCA 2016, Copenhagen, Denmark. J.M. Poldervaart (NL), M.A. van Melle, H.F. van Stel, N.J. de Wit, D.L.M. Zwart. Transitional patient safety from a patient’s perspective: the Transitional Risk and Incidents Questionnaire (TRIQ).
(poster) WEON 2016, Wageningen, the Netherlands. M.A. van Melle, D.C.A. Erkelens, H.F. van Stel, N.J. de Wit, D.L.M. Zwart. A pilot study on identification of incidents in health care transitions and concordance between medical records and patient interview data.
(poster) WEON 2016, Wageningen, the Netherlands. M.A. van Melle, H.F. van Stel, N.J. de Wit, D.L.M. Zwart. Measuring transitional patient safety culture: psychometric characteristics of the ‘TRACE’ questionnaire.
(oral) EQUIP (European patient safety conference) 2017, Dublin. L.J. Reijnders, A.A. de Bont, M.A. van Melle, N.J. de Wit, D.L.M. Zwart (presenter). How differences between primary and hospital care shape transitional patient safety; a qualitative study.
(oral) EQUIP (European patient safety conference) 2017, Dublin. L.J.Reijnders, A.A. De Bont, J.M. Poldervaart, N.J. De Wit, D.L.M. Zwart (presenter). Transitional patient safety in the Netherlands: a qualitative study on patient participation.
(poster) EQUIP (European patient safety conference) 2017, Dublin. J.M. Poldervaart, M.A. van Melle, S. Willemse, N.J. de Wit, D.L.M. ZwartMedication changes made in the hospital and their documentation in the medical record of the general practitioner: a medical record review study.
(short oral) NHG Wetenschapsdag 2017, Utrecht. J.M. Poldervaart, M.A. van Melle, S. Willemse, N.J. de Wit, D.L.M. Zwart. Transmurale patiëntveiligheid; zijn medicatieveranderingen door de specialist terug te vinden in het medisch dossier van de huisarts?
(short oral) NHG Wetenschapsdag 2017, Utrecht. M.A. van Melle, D.L.M. Zwart, O.J. Verkerk1, J.M. Poldervaart, H.F. van Stel, N.J. de Wit.Identificatie van patiëntveiligheidsrisico's in zorgtransities: validatie en betrouwbaarheid van een medisch dossier onderzoek in een gecombineerd dossier van huisarts en ziekenhuis.
(oral) WEON 2017, Antwerpen. M.A. van Melle, D.L.M. Zwart, O.J. Verkerk, J.M. Poldervaart, M. Langelaan, H.F. van Stel, N.J. de Wit. Identifying patient safety risks in care transitions. Validity and reliability of clinician-based record review in merged primary and secondary care patients’ records.
(poster) WEON 2017, Antwerpen. M.A. van Melle, H.F. van Stel, J.M. Poldervaart, N.J. de Wit, D.L.M. Zwart. Measuring transitional patient safety from both the perspectives of the health care provider and the patient; a systematic review.
(oral) WONCA 2017, Prague. J.M. Poldervaart, M.A. van Melle, S.E. Willemse, N.J. de Wit, D.L.M. Zwart. In-hospital prescription changes and its documentation in the record of the primary care provider:a Dutch medical record review study
(oral) WONCA 2017, Prague. M.A. van Melle, D.L.M. Zwart, O.J. Verkerk, J.M. Poldervaart, M. Langelaan, H.F. van Stel, N.J. de Wit. Identifying patient safety risks in care transitions. Validity and reliability of clinician-based record review in merged primary and secondary care patients’ records.
(poster) WONCA 2017, Prague. M.A. van Melle, H.F. van Stel, J.M. Poldervaart (presenter), N.J de Wit, D.L.M. Zwart. Measuring transitional patient safety climate; psychometric characteristics of the ‘TRACE’ Questionnaire
(poster) NPSF 2017, Orlando. M.A. van Melle, H.F. van Stel, J.M. Poldervaart , N.J de Wit, D.L.M. Zwart (presenter). Measuring transitional patient safety climate; psychometric characteristics of the ‘TRACE’ Questionnaire
(poster) NPSF 2017, Orlando. J.M. Poldervaart, M.A. van Melle, S.E. Willemse, N.J. de Wit, D.L.M. Zwart. In-hospital prescription changes and its documentation in the record of the primary care provider:a Dutch medical record review study
(poster) NPSF 2017, Orlando. D.L.M. Zwart, A.A. de Bont, L.J. Reijnders, M.A. van Melle, N.J. de Wit. How differences between primary and hospital care shape transitional patient safety: a qualitative study
Links uitklapper, klik om te openen
Het TIPP! onderzoeksproject wordt gefinancierd door:
- Ministerie van Volksgezondheid, Welzijn en Sport
- Achmea
Het design van de experimentele evaluatie van TIPP uitklapper, klik om te openen
De interventiestudie zal uitgevoerd worden als een gecontroleerde voor- nastudie.
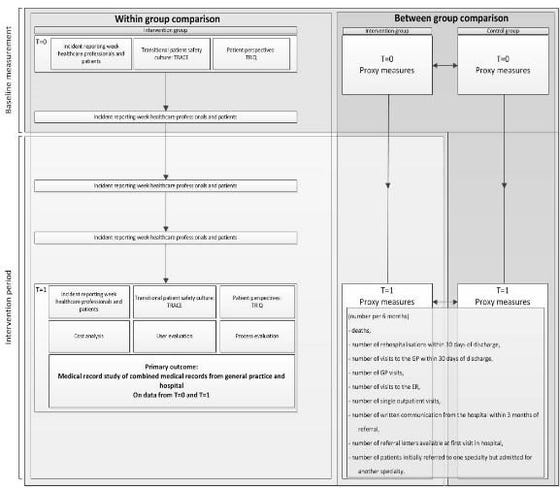
Figure 1: Design of the TIPP intervention study. The TIPP study is a controlled before-after study.
Planning
Fase I; analyse van achtergronden t/m 01-04-15
Fase II; Ontwerp en inrichting TIPP t/m 01-06-15
Fase III; experimentele evaluatie 01-11-14 t/m 01-08-16
Voormeting (usual care) 01-11-14 t/m 01-01-15
Interventie periode 01-04-15 t/m 01-08-16
Einde onderzoek 01-11-16
Onderzoeksteam uitklapper, klik om te openen
- Dr. Dorien Zwart, projectleider; huisarts en senior onderzoeker patiëntveiligheid afd. huisartsgeneeskunde, Julius Centrum, UMC Utrecht
- Drs. Marije van Melle, arts-epidemioloog afd. huisartsgeneeskunde, Julius Centrum UMC Utrecht
- Drs. Leida Reijnders AIOTHO Julius Centrum UMC Utrecht
- Drs Judith Poldervaart arts-onderzoeker afd huisartsgeneeskunde Julius Centrum UMC Utrecht
- Dr. Antoinette de Bont, UHD Instituut Beleid en Management Gezondheidszorg (iBMG)
- Prof. Dr. Niek de Wit, bestuurlijk verantwoordelijke; hoogleraar huisartsgeneeskunde,Julius Centrum, UMC Utrecht
- Drs. Ineke Mol, huisarts Almere
Contact uitklapper, klik om te openen
Email: tipp@umcutrecht.nl
Fax: 088 75 680 99
Dorien Zwart: d.zwart@umcutrecht.nl
Judith Poldervaart: 06-10167456 di t/m do
Julius Centrum voor Gezondheidswetenschappen en Eerstelijns Geneeskunde, afdeling Huisartsgeneeskunde
Bezoekadres: Kamernummer Str 06.101, Heidelberglaan 100, 3584 CX Utrecht.
Postadres: Huispostnummer Str 6.131, Postbus 85500, 3508 GA Utrecht.
